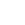Luchando contra los prejuicios: La realidad de vivir con VIH hoy en el Perú
Publicado el

Por Mauricio Berríos
Rafael Nieto tiene 48 años y vive con VIH hace más de una década. Cuando recibió su diagnóstico, el miedo lo paralizó: lloró y pensó en lo peor. Sin embargo, pronto entendió que su vida no tenía por qué cambiar ni mucho menos terminar.
Desde 1996 el tratamiento antirretroviral moderno permite que los pacientes puedan, luego de pocos meses, tener niveles de virus en sangre tan bajos que se vuelven indetectables; así como aumentar sus defensas a los valores previos a la infección; esto no solo los mantiene sanos, sino que hace que sea imposible transmitirle el virus a otras personas. “Yo tengo VIH, el VIH no me tiene a mí”, dice. Una pastilla diaria y controles anuales con su médico de confianza son lo único que necesita para desarrollar su vida con normalidad. Trabajando, viajando y planificando su futuro como cualquiera.
Rafael no está enfermo; él tiene una infección crónica controlable, pero aún mucha gente sigue pensando que sí lo está.
LEE TAMBIÉN: El tiempo que Lima nos quita: ¿Cómo sobrevivir al estrés de una ciudad que nos lleva al límite?
Breve historia del VIH (Qué es y por qué no es lo mismo que SIDA)
Mucho antes de que el mundo entero lo conociera, el Virus de Inmunodeficiencia Humana (VIH) ya llevaba décadas rondando. Su origen se remonta a hace casi 100 años, cuando el Virus de Inmunodeficiencia Simia (VIS), presente en chimpancés de África Central cruzó la barrera zoonótica hacia los humanos. La teoría más aceptada sugiere que ocurrió cuando la sangre de uno de los primates infectados entró en contacto con la herida abierta de un cazador.
Debido al aislamiento del continente africano, el virus no se propagó más allá de este territorio durante muchos años. Sin embargo, a finales de la década de 1960, el VIH llegó a Haití a causa del retorno de miles de profesionales haitianos que habían trabajado en la República Democrática del Congo tras su independencia. Poco después, viajó a Estados Unidos a comienzos de la década de 1970. El virus permaneció sin ser identificado durante casi diez años, hasta que se reportaron los primeros casos de SIDA en 1981, primero en Norteamérica y luego en el resto del mundo, llegando al Perú en 1983.

Al comienzo de la pandemia, esta se concentró en ciertos grupos demográficos y, ante la poca información existente, los prejuicios primaron. Fue así como “Inmunodeficiencia Relacionada con los Homosexuales” fue el primer nombre con el que el virus fue conocido. Incluso “cáncer gay” o “peste rosa” fungieron como otras formas populares de llamarlo. Además, a esto se le sumó la teoría de las “4H”, la cual señalaba a los homosexuales, heroinómanos (usuarios de drogas inyectables), hemofílicos (personas que recibían transfusiones de sangre) y haitianos como los únicos focos de infección. Sin embargo, poco después se probaría que nadie era inmune a adquirir el virus y en 1986 la terminología actual fue acuñada.

Lamentablemente, el término VIH fue usado erróneamente como sinónimo de SIDA durante muchos años. Esto debido a que el deterioro causado al sistema inmunológico era tan devastador que el cuerpo perdía por completo su capacidad de defensa y, ante la incapacidad de combatir la infección, el paciente terminaba falleciendo inevitablemente ante infecciones oportunistas que usualmente no ponen en riesgo a personas con defensas adecuadas, como por ejemplo un resfriado común. La explicación está en que el VIH provoca la destrucción sistemática en el organismo de los linfocitos CD4, un tipo de glóbulo blanco fundamental para la respuesta inmunitaria frente a virus, bacterias y otros agentes patógenos. En una persona sana, el recuento normal suele oscilar entre 800 y 1500 de estas células por milímetro cúbico de sangre. Pero el VIH puede reducir esa cifra de forma sostenida, con pérdidas aproximadas de 100 a 150 células por año, dependiendo de la cantidad de carga viral a la que se fue expuesto al momento de la infección. Es recién cuando el cuerpo llega a tener menos de 200 CD4s que entra al rango conocido como SIDA. La etapa más avanzada de la infección por VIH, a la que todos eventualmente llegaban.
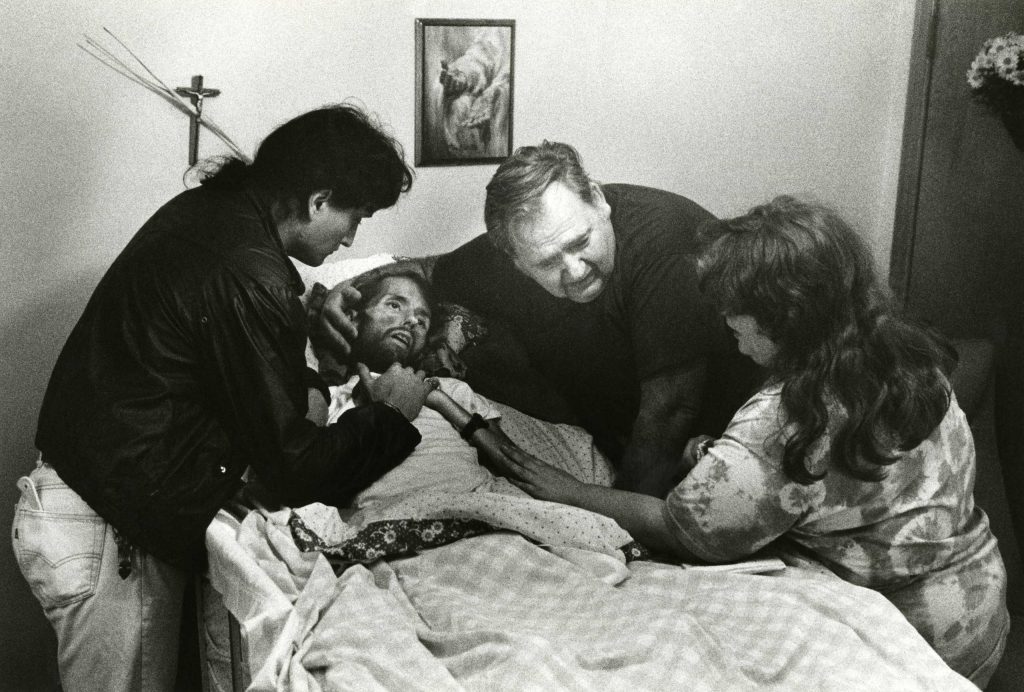
Afortunadamente, los esfuerzos de casi dos décadas de la comunidad médica y científica se vieron recompensados a finales de siglo con uno de los mayores hitos de la historia de la farmacología: la creación del Tratamiento Antirretroviral (TAR). Este no cura el virus, sino que bloquea su reproducción a tal punto que las pruebas de laboratorio no pueden detectarlo. El TAR puede sacar a una persona del estado SIDA en pocos meses o impedir que nunca llegue a él. Cuando una persona es Indetectable, el VIH ya no daña su sistema inmunitario y no se transmite ni por vía sexual ni por ningún medio. Esto se conoce mundialmente como el principio I=I (Indetectable = Intransmisible).
Es así como, en menos de 20 años de lucha e investigación, los pacientes de VIH pasaron de estar condenados a muerte a tener una esperanza de vida prácticamente igual a la de quienes no viven con el virus.
El VIH en el Perú
La pandemia en el Perú, al igual que en el resto del mundo, fue sumamente dolorosa para los pacientes y sus familiares. Si bien hasta 1986 se reportaron oficialmente apenas 18 infectados, el subregistro debido a la falta de pruebas y laboratorios adecuados sugiere que la cifra era mucho mayor. En ese mismo año en el mundo los casos ascendían a más de 57 mil, por lo que este contraste influyó en la inacción de políticas que lucharan contra el VIH al pensar que se trataba de un padecimiento de homosexuales extranjeros o de peruanos que vivieron en el exterior y no llegaban ni al medio centenar.
Es así como el paciente de VIH-SIDA quedó abandonado a su suerte, condenado a morir en soledad en alguna habitación del Hospital Nacional Cayetano Heredia, centro de salud al que principalmente eran derivados.

Por si fuera poco, el desconocimiento, la desinformación de algunos medios y los prejuicios propios de una sociedad conservadora provocaron que muchos profesionales de salud se negaran a atender a los pacientes por miedo al contagio y rechazo a su orientación sexual. Solían evitar sus habitaciones a pesar de que estos los necesitaran cerca y muchas veces incluso quemaban las sábanas de los fallecidos en un trato similar al que se tenía con los enfermos de peste en la edad media.
Sin embargo, con el paso del tiempo, y ante la inocultable expansión del virus, el Estado empezó a destinar esfuerzos y presupuesto en la lucha contra el VIH. Finalmente, en el año 2004, el tratamiento antirretroviral empezó a ser distribuido de manera gratuita a nivel nacional. Según el MINSA en 2025, alrededor de 130 000 personas viven con VIH en el Perú y el 83% de ellas recibe tratamiento.
LEE TAMBIÉN: Comemos rico, pero ¿comemos bien?: La otra cara de la gastronomía peruana
Los nuevos retos del VIH hoy
Los resultados médicos y científicos en lucha contra el VIH son tan exitosos que el principal reto ya no es encontrar una cura, sino mejorar la adherencia y acceso a los tratamientos ya existentes, prevenir nuevas infecciones y, sobre todo, luchar contra el estigma que el VIH aún derrama injustamente sobre sus portadores.
Al respecto, el Dr. Alfonso Silva Santisteban, director del Centro de Investigación Interdisciplinaria en Sexualidad, Sida y Sociedad de Cayetano Heredia, señala que aún hoy, con toda esta información al alcance de cualquiera a un click de distancia, el Perú no es un país seguro para los pacientes seropositivo.

“Las personas con VIH en el Perú todavía siguen siendo reducidas a su diagnóstico. Esto causa que quienes viven con el virus se avergüencen de su condición y sientan la necesidad de ocultarlo, ya que al divulgarlo pueden sufrir rechazo familiar, social o ser discriminados en el trabajo a pesar de que existen leyes que lo prohíben”.
Silva Sanstisteban añade que incluso el propio personal de salud sigue actuando en muchos casos como cuando recién comenzó la pandemia. Por ejemplo, poniendo el código blanco en las historias clínicas de los pacientes, advirtiendo el uso innecesario de doble guante a la hora de atenderlos cuando es sabido hace muchos años que el intercambio de fluidos corporales es la única vía de contagio. Estos no consideran a la saliva o sudor, sino a los que te expones al tener relaciones sexuales sin protección (95% de los casos) o entrar en contacto directo a través de una herida abierta, inyección o transfusión con sangre contaminada. Es imposible adquirir el virus simplemente conviviendo, compartiendo objetos personales o incluso besando a una persona con VIH que no sigue un tratamiento.
Por su parte, Alberto Sánchez Delgado, licenciado en enfermería y director del centro comunitario Voluntades Lima Norte, afirma que el maltrato y sermoneo con tufillos homofóbicos en hospitales es frecuente y provoca que las personas pierdan las ganas de regresar a hacerse otra prueba de VIH en el futuro o de continuar su tratamiento antirretroviral.

“Necesitamos profesionales de la salud que tengan mucha sensibilidad y empatía para abordar estos temas. A la hora de prestar un servicio público no importa si estás de acuerdo o no con tal o cual estilo de vida, tu deber es con tu paciente sin juzgarlo o menospreciarlo. Nosotros no sabemos si esa persona ya es discriminada en su casa o círculo social, por lo que lo mínimo que tenemos que hacer es tratarlos con amabilidad y respeto”.
En esta línea, Sánchez Delgado recalca la importancia de la educación sexual integral para no solo acabar con el estigma, sino para prevenir nuevas transmisiones.
“Sobre todo en estas épocas de campaña electoral hay muchos candidatos que están en contra de la educación sexual integral con el argumento de la ideología de género o similares, pero para que este país cambie tenemos que cambiar las políticas de prevención desde el Estado. Es importante que en las escuelas se hable de sexualidad, de identidad y de métodos anticonceptivos y de prevención de infecciones de transmisión sexual desde el comienzo de la secundaria, que es cuando muchas veces empieza la vida sexual. El uso de preservativos es fundamental. Si los padres no hablan de estas cosas en casa por el tabú, los chicos deben tener un lugar en el que puedan acceder a esta información de manera responsable”.
Por otra parte, Rafael Nieto, artista y tripulante de vuelo que vive con VIH hace más de 10 años, cuenta que otro de los principales problemas es el desabastecimiento de las pastillas retrovirales en el país. Señala que, si bien no ocurre siempre, cuando pasa puede afectar la adherencia al medicamento de los pacientes. Esto debido a que el procedimiento para renovar tu stock de pastillas consiste en una cita de monitoreo virtual trimestral, sin embargo muchas veces te terminan enviando medicamento para solo 1 mes en lugar de 3, teniendo que preocuparte muy pronto por conseguir más. Esta problemática empeora en lugares remotos fuera de Lima donde a veces ni existen pruebas de VIH.

Además, muchas veces los pacientes deben cambiar el tratamiento que vienen siguiendo exitosamente de 1 pastilla diaria por el de 3 pastillas diarias, también por falta de stock o mala gestión pública en la compra de los medicamentos. Esto también afecta la adherencia porque el constante cambio de esquema de tratamiento puede provocar efectos secundarios nuevos. Esto en países sin desabastecimiento no ocurre nunca, ya que una vez que al paciente le funciona un esquema de tratamiento, sigue con ese por el resto de su vida sin ninguna complicación.
Alfonso Silva Santisteban denuncia que el reto más grande es el de la población trans, el grupo demográfico más afectado por el VIH en el Perú con una prevalencia de infección de más del 30% (siendo la de la población de hombres que tienen sexo con hombres (HSH) de 10% y la de la población general de 0.4%). Explica que esto se debe a la concentración de la infección, la exclusión que sufren debido a la falta de apoyo familiar y la discriminación laboral ante el desconocimiento de su identidad, lo que deriva en que muchas deban refugiarse en la prostitución para sobrevivir. Exponiéndose a situaciones como la de un cliente que le ofrece más dinero por tener relaciones sexuales sin protección.
“Aún se siguen arrastrando creencias de los inicios de la epidemia, más por miedo e ignorancia que por sentido común. Esto es algo en lo que hay que trabajar, que la población general conozca más sobre la infección para cuidarse a sí mismos y para no discriminar a los demás. Aún hay gente que cree que el VIH se puede contagiar por la picadura de un mosquito”.
Más prevención y esperanza
En el Perú se puede acceder, también de manera gratuita y en centros especializados, a la PrEP (Profilaxis Pre-Exposición) y PEP (Profilaxis Post-Exposición). Se trata de pastillas que las personas sexualmente activas pueden tomar durante un tiempo determinado a consultar con su médico para prevenir la infección por VIH ya sea antes como después de una práctica sexual de riesgo. Sin embargo, este medicamento no evita otras infecciones de transmisión sexual, por lo que el uso del preservativo siempre será la mejor opción.
El Dr. Leslie Soto, médico infectólogo y docente de Cayetano Heredia, explica que si bien hoy por hoy “tener VIH es como tener hipertensión o diabetes”, eso no significa que debamos bajar la guardia.

“Las exposiciones al VIH son como jugar a la lotería. Si no te cuidas puede que no te la saques nunca con algo de suerte, pero también está la posibilidad de infectarte a la primera, a la quinta o a la décima… Las probabilidades aumentan dependiendo de la intensidad o duración del acto sexual, de si penetras o si fuiste penetrado o penetrada, etc. El virus no discrimina”.
El también conductor del programa Tu Salud de Cayetano+ afirma que los esfuerzos para mejorar los tratamientos retrovirales, y por tanto la adherencia de los pacientes, son cada vez más ilusionantes: “Al comienzo se tenían que tomar como 20 pastillas por día con muchos efectos secundarios, por lo que la adherencia era complicadísima. Sin embargo, ahora están saliendo inyecciones que solo se colocan 2 veces al año en lugar de la pastilla diaria por 365 días”.
Este último ejemplo del Dr. Soto hace referencia al Lenapacavir, medicamento que salió al mercado estadounidense en 2025 con un costo de más de 28 mil dólares anuales por paciente. Afortunadamente, gracias a la campaña de diversos organismos internacionales para lograr un precio más accesible para todas las personas, ya se están generando consensos que podrían rebajar su precio a menos de 100 dólares en algunos países. Este hito podría marcar un antes y después en la farmacología retroviral. Incluso la prensa la ha titulado como “la vacuna” del VIH.
Soto comenta que otro avance fundamental es el uso de CRISPR, una técnica de edición genética que actualmente se encuentra en estudios de fase 1 y fase 2. Estas investigaciones han demostrado que el manejo genético permite eliminar segmentos del VIH del genoma humano; es decir, del ADN ubicado en el núcleo celular. De este modo, al quedar las células libres del virus, estas ya no pueden replicarlo al multiplicarse, eliminando rastro alguno de su presencia. Las investigaciones de esta “cura” podrían concluir en un plazo de 5 a 10 años, prendiendo una luz de esperanza hacia el final definitivo de la pandemia.
El VIH no es más una condición mortal. La ciencia médica ya hizo su trabajo. Ahora depende de nosotros vencer a la verdadera enfermedad: El estigma.